7 cải tiến đã và đang thay đổi cách chữa trị và quản lý tiểu đường tuýp 2
Các cải tiến mới trong công nghệ liên quan đến bệnh tiểu đường tuýp 2 đã và đang tạo ra một cuộc cách mạng trong việc quản lý căn bệnh này. Chỉ trong vài thập kỷ ngắn ngủi, các nghiên cứu khoa học và cải tiến công nghệ về bệnh tiểu đường tuýp 2 đã tạo ra những bước nhảy vọt trong việc chữa trị và quản lý căn bệnh. Dưới đây là 7 điểm sáng trong việc giúp đỡ người mắc bệnh tiểu đường tuýp 2.
1. Các loại máy bơm insulin
Máy bơm insulin lần đầu được ra mắt thị trường quốc tế vào năm 1974, theo một nghiên cứu được phát hành vào tháng 06/2020 của tạp chí khoa học Diabetes Therapy. Nếu mắc tiểu đường tuýp 2 và phải nạp insulin nhiều lần trong ngày, việc sử dụng máy bơm sẽ thay thế cho việc tự tiêm. Theo Megan Porter - một chuyên gia về quản lý tiểu đường tại Portland, Hoa Kỳ, "máy bơm insulin là một thiết bị y tế đưa insulin vào các mô dưới da”.
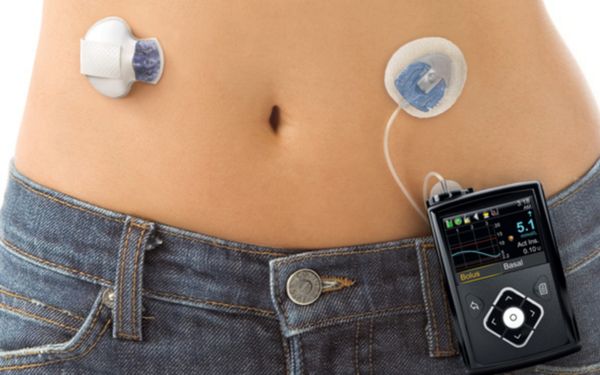
Thiết bị điện tử này thường có kích cỡ ngang bằng một bộ bài Tây và có thể cho vào túi, đeo quanh eo hay tay, hoặc gắn vào thắt lưng hoặc áo ngực. “Một vài loại máy bơm sẽ liên tục cung cấp insulin vào cơ thể, nhưng một vài loại khác chỉ bơm vào các bữa ăn” chuyên gia Porter cho biết thêm. Máy bơm insulin sẽ rất tiện lợi khi đang đi làm hoặc ra ngoài chỉ với thao tác ấn nút để bơm insulin, thay vì việc phải chuẩn bị kim tiêm và tự tiêm.
2. Đo đường huyết liên tục
Các máy đo đường huyết liên tục (máy CGM) bao gồm một bộ cảm biến siêu nhỏ được đặt ở dưới da để đo mức đường glucose trong chất dịch quanh tế bào. Máy CGM sẽ đo mức đường huyết vài phút một lần và truyền tín hiệu không dây tới một màn hình hiển thị hoặc vào smartphone.
Máy CGM là một cải tiến vượt bậc thay đổi cục diện việc quản lý tiểu đường tuýp 2: Khác với các máy đo đường huyết thường cần một giọt máu để kiểm tra mức glucose tại một thời điểm, máy CGM có thể đo đường huyết tại nhiều thời điểm trong ngày tuỳ theo bạn điều chỉnh, ví dụ như cứ 5 phút đo 1 lần. Điều này sẽ giúp ích cho người bệnh và bác sĩ nhận thấy các dấu hiệu hoặc xu hướng bệnh, từ đây có thể thay đổi kế hoạch điều trị và quản lý tiểu đường một cách tối ưu. Ngoài ra, thiết bị này còn có thể cảnh báo khi mức đường huyết xuống quá thấp hoặc tăng quá cao.
Máy CGM đầu tiên được thử nghiệm dưới dạng một thiết bị cho mượn từ bác sĩ mà người bệnh có thể sử dụng trong vòng 2 tuần trước khi phải trả lại cho bệnh viện. Thiết bị này được phê duyệt bởi Cục Quản lý Thực phẩm và Dược Hoa Kỳ (FDA) vào năm 1999. Từ đó đến nay, các máy CGM đã ngày càng trở nên chính xác và được sử dụng rộng rãi hơn tại gia. Trong vòng sáu hay bảy năm nay trở lại đây, các cải tiến công nghệ máy CGM ngày càng nhiều. Vào tháng 6 năm 2018, FDA cũng đã chấp thuận cho phép sử dụng máy CGM không cần lấy máu đầu tiên. Thiết bị này có thể được sử dụng trong 3 tháng mà không cần phải thay bộ cảm biến. Cả người mắc tiểu đường tuýp 1 và tuýp 2 đều có thể sử dụng máy CGM không lấy máu.
“Lợi ích lớn nhất của việc sử dụng máy CGM là có thể đeo nó trong 5 ngày hoặc hơn, có nghĩa là chỉ cần một lần bấm để chèn bộ cảm biến vào người thay cho việc phải bấm tay hơn 3 lần mỗi ngày để đo đường huyết.”, chuyên gia Porter cho hay. Máy CGM giúp người dùng dễ dàng kiểm tra đường huyết trước và sau bữa ăn, cũng như giúp họ hiểu rõ hơn về cách chế độ ăn, mức vận động, hay lối sống của bản thân đang có ảnh hưởng như thế nào tới đường huyết.
3. Máy bơm insulin kết hợp với máy CGM
Một sáng kiến nữa trong công cuộc quản lý bệnh tiểu đường tuýp 2 là sự kết hợp giữa máy bơm insulin và máy đo đường huyết liên tục (CGM). Máy CGM có thể gợi ý những sự thay đổi trong liều lượng thuốc hoặc sẽ tự thay đổi lượng insulin từ máy bơm. Vào tháng sáu 2020, FDA đã cho phép việc sử dụng máy CGM kết hợp cùng các thiết bị khác để quản lý tiểu đường, chẳng hạn như máy bơm insulin hay máy theo dõi tiểu đường truyền thống.
Sự kết hợp giữa các thiết bị sẽ nâng cao sự tiện dụng trong việc quản lý tiểu đường khi người bệnh có thể hạ đường huyết và hạn chế tối đa những thời điểm đường huyết thay đổi một cách khó lường.
4. Các loại thuốc tiểu đường mới
Dù insulin đã được sử dụng rộng rãi cho tiểu đường từ những năm 1920 trên khắp thế giới, các loại thuốc mới hiện nay có thể nhắm vào các vấn đề của bệnh tiểu đường một cách cụ thể và chính xác hơn.
Metformin là loại thuốc đầu tiên thường được kê đơn cho các bệnh nhân tiểu đường tuýp 2. Metformin có thể hạn chế việc hấp thụ glucose từ thức ăn và giảm khả năng gan sản sinh ra insulin. Ngoài ra, có một số lựa chọn khác cho người mắc tiểu đường dưới dạng thuốc uống hoặc thuốc tiêm:
- Thuốc ức chế natri-glucose cotransporter-2 (SGLT2) là thuốc uống làm giảm lượng đường trong máu bằng cách ngăn thận hấp thụ glucose.
- Thuốc đồng vận Glucagon-like peptide-1 receptor agonists (GLP-1 RAs) là thuốc tiêm giúp bạn kiểm soát sự thèm ăn và lượng đường trong máu.
- Thuốc ức chế DPP-4, còn được gọi là gliptin, là thuốc uống giúp kiểm soát bệnh tiểu đường theo nhiều cách, chẳng hạn như tăng tiết insulin, làm chậm quá trình tiêu hóa và giảm cảm giác thèm ăn, có thể giúp giảm cân.
- Thiazolidinediones, còn được gọi là glitazone, là thuốc uống giúp làm cho các mô của cơ thể bạn nhạy cảm hơn với insulin.
- Sulfonylurea là thuốc uống làm tăng sự giải phóng insulin từ tuyến tụy của bạn.
- Meglitinides là thuốc uống giúp cơ thể bạn tạo ra nhiều insulin hơn trong bữa ăn.
- Thuốc ức chế alpha-glucosidase là thuốc uống giúp cơ thể bạn tiêu hóa đường chậm hơn.
- Liệu pháp kết hợp: Có thể kết hợp nhiều nhóm thuốc trong một liều duy nhất qua đường uống hoặc tiêm.
Song, insulin vẫn luôn là liệu pháp thay thế cho việc cơ thể không tự tiết đủ insulin.
5. Các cải tiến về insulin
Insulin đã trải qua nhiều cải tiến để được khi loại hormone này lần đầu được phát hiện. Hiện nay, bạn có thể tìm thấy insulin dưới nhiều dạng khác nhau, bao gồm các công thức tác dụng nhanh, tác dụng lâu, công thức trộn sẵn, và có thể sử dụng dưới dạng bơm tiêm, bút tiêm hay máy bơm insulin. Dù vậy, các nhà nghiên cứu vẫn không ngừng cải tiến insulin và cách sử dụng insulin. Ví dụ, các bút tiêm insulin nay có thể ghi nhớ liều thuốc và thời điểm sử dụng gần nhất để nhắc nhở người bệnh khi đến giờ, điều này sẽ rất hữu ích với những người bận rộn hoặc hay quên. Bút tiêm insulin thông minh có nhiều tính năng của máy bơm insulin nhưng giá rẻ hơn và không phải đeo trên người.
Theo Hiệp hội đái tháo đường Hoa Kỳ ADA, bút tiêm insulin thông minh có thể kết nối với smartphone hoặc đồng hồ thông minh để giúp tính toán một cách chính xác liều lượng của thuốc dựa vào các yếu tố như đường huyết, lượng tinh bột, lượng đồ ăn hay các thông tin khác mà bác sĩ cung cấp. Thiết bị này cũng có thể nhắc nhở việc sử dụng thuốc, theo dõi liều lượng và thông báo khi insulin đã quá hạn sử dụng.
6. Glucagon tiện dụng
Glucagon thường được sử dụng trong các trường hợp khẩn cấp để điều trị hạ đường huyết nặng - tình trạng nguy hiểm có thể dẫn tới lú lẫn, mất ý thức, co giật, hay thậm chí tử vong. Các mũi tiêm glucagon vốn được cho ra mắt rộng rãi từ hơn 20 năm trước. Tuy nhiên, trong vòng vài năm trở lại đây, các thiết bị như bút tiêm hay ống thở glucagon đã giúp cho người tiểu đường hay gia đình, bạn bè có thể sử dụng glucagon một cách nhanh chóng và dễ dàng trong các tình huống khẩn cấp.
7. Các ứng dụng điện thoại thông minh
Thời nay cái gì cũng có ứng dụng đi kèm! Hiện nay, các ứng dụng trên điện thoại có thể giúp theo dõi mức đường huyết và cho thấy các xu hướng thay đổi của glucose trong máu; theo dõi chế độ ăn và gợi ý các công thức tốt cho sức khoẻ; theo dõi các bài tập thể thao; và kết nối những người đang sống chung với tiểu đường.
Tuy nhiên, hãy thảo luận kỹ với bác sĩ hay các chuyên gia về bệnh tiểu đường trước khi lựa chọn ứng dụng. Rất nhiều ứng dụng chưa chứng minh được độ chính xác hay hiệu quả, các ứng dụng khác thì thường xuyên gặp phải các vấn đề kỹ thuật.

